شخصی سازی درمان سرطان معده
سرطان معده:
بیماری سرطان معده دارای پنجمین تومور بدخیم در سراسر جهان و سومین علت مرگ و میر ناشی از سرطان را به خود اختصاص داده است. متأسفانه این بیماری در مراحل پیشرفته، در مورد سرطان معده معمولا در استیج چهار تشخیص داده می شود. سرطان معده یک بیماری پیچیده است که شروع آن غالبا با یک سری عوامل محیطی و ژنتیکی در ارتباط است. علیرغم افزایش دانش و پیشرفت های بسیار در زمینه تولید دارو، به دلیل تشخیص دیرهنگام و ناهمگونی های درونی و بین توموری، آگاهی بیماران سرطان معده از وضعیت بیماری خود ناچیز می باشد. ناهمگونی سرطان معده عمدتاً به تغییرات ژنتیکی و اپی ژنتیکی مرتبط است. برهمکنش با عوامل ریز محیطی و حضور کلونهای سلولی داخل توموری نیز اثرگذار هستند. مجموع این عوامل و اتفاقات، بیماری سرطان معده را تبدیل به یک بیماری بسیار پیچیده و چالش برانگیز می کند. به صورتی که به دلیل دردسترس نبودن درمان های موثر در این حوزه، سالانه تلفات بسیار زیادی را در جوامع مختلف به ویژه کشور هایی مانند چین، ژاپن، ایران و غیره در پی دارد.
روش های درمانی بالینی:
روش های رایج جهت درمان بیماران مبتلا به سرطان معده در جهان شامل جراحی، شیمی درمانی، پرتو درمانی، ایمونوتراپی و غیره می باشد، که در کشور ما عموما از دارو های شیمی درمانی جهت درمان بیماران مبتلا به سرطان معده استفاده می شود. شیمی درمانی با این دارو ها، عوارض جانبی بسیار زیادی برای بیماران در پی دارد و همچنین در بیش از 90 درصد مواقع شاهد ایجاد مقاومت دارویی در این بیماران هستیم. این موارد علاوه بر متحمل کردن هزینه های بسیار زیاد، چالش های بسیاری نیز برای جامعه سلامت و بیماران ایجاد کرده است.
در این حوزه، شیمی درمانی با دارو های Cisplatin، 5-Fluorouracil، Oxaplatin یا Irinotecan و غیره از رایج ترین روش های درمانی، برای سرطان معده پیشرفته بنظر می رسد. بعد از عمل جراحی استاندارد، مراقبت در بیشتر اروپا با رژیم های پذیرفته شده، برای سرطان معده موضعی صورت می گیرد. با این حال، میزان پاسخ دهی به شیمیدرمانی از 20% تا 40% می باشد. این گزارش متغیر، نشاندهنده پاسخهای بالینی متفاوتی است که می تواند ناشی از ناهمگونی بیولوژیکی تومور و همچنین استفاده از پروتکل های درمانی استاندارد واحد برای همه بیماران باشد.
پاسخ دهی دارویی
یکی از چالشهای عمده در درمان بیماری ها خصوصا سرطان، پاسخهای متفاوت بیماران به داروهای استاندارد موجود است. این پاسخهای متفاوت ممکن است تا حدی به دلیل طیف متنوعی از تغییرات ژنومیک، اپی ژنومیک، پروتئومیک و متابولیک در بین افرادی باشد که دقیقا از همان نوع بیماری رنج میبرند. پزشکی فرد محور یک رویکرد نوظهور در درمان بیماری ها خصوصا سرطان است که تغییرات مولکولی خاص، عوامل محیطی و همچنین سبک زندگی بیماران را جهت درمان بهینه در نظر می گیرد. این رویکرد به پزشکان و محققان اجازه میدهد که بر اساس ویژگیهای منحصر به فرد هر بیمار، بهترین روش درمانی را انتخاب کنند.
یک دسته از ابزارهای بسیار مهم در پزشکی فرد محور، نتایج آزمایشگاهی پاسخ دهی دارویی بر روی بافت بیمار است. این روش آزمایشگاهی و پیشبینیکننده می تواند برای هر بیمار جهت تعیین موثر ترین روش درمانی از بین روش های موجود استفاده شود. حتی در این بین، می توان طی انجام آزمایشات متنوع با ترکیبات و دوز های دارویی مختلف، به درمان های موثر تری دست یافت و روش های نوینی را جهت درمان بیماری ها طراحی کرد.
سیستم های کشت سلولی، یکی از سیستم های پرکاربرد در این زمینه می باشند، که در آزمایشات متنوع اثربخشی دارویی و توسعه فناوری تولید دارو ها نقش مهمی را ایفا می کنند. رده های سلولی نوترکیب، سلول های اولیه و ثانویه، مدل های جانوری و مدل سازی های سه بعدی از بافت منشاء گرفته بیمار به طور گسترده جهت توسعه فناوری دارو و تست های غربالگری دارویی استفاده می شوند
این سنجشها، پتانسیل این را دارند که مؤثرترین روش درمان را برای بیماران، خصوصا بیماران سرطانی شناسایی کنند و در نتیجه بصورت شخصی سازی شده، نتایج بدست آمده از تست های غربالگری دارویی تحت عنوان روش درمانی موثر برای آن بیمار، در اختیار پزشک معالج قرار خواهد گرفت. این روش ها نوید بخش اجرایی شدن اقداماتی بزرگ در زمینه پزشکی فرد محور خواهند بود.
شخصی سازی درمان سرطان:
شخصی سازی درمان بیماران مبتلا به سرطان، یک استراتژی موفق درمانی است که برای پیش بینی این موضوع که کدام بیمار به کدام روش درمانی واکنش مناسب تری نشان می دهد، انجام می گیرد. همچنین می تواند منجر به پیشگیری و درمان های موثرتری شود. این مفهوم درمانی، مبتنی بر این واقعیت است که سرطان در هر شخص یک بیماری منحصر به فرد است. قابل ذکر است که هر انسانی مثل اثر انگشت خود منحصر به فرد می باشد، درمان هر بیماری نیز می بایست بر اساس ویژگی های ژنتیکی و بیولوژیکی خود بیمار تجویز شود. جهت افزایش میزان موفقیت در پاسخدهی به دارو های شیمی درمانی (20-40 درصد)، الزاما می بایست قبل از شروع جلسات شیمی درمانی، پروتکل درمانی شخصی سازی شود.
با کمک تکنولوژی های نوینی از جمله مدل سازی سه بعدی از سلول های بنیادی بیمار سرطانی، می توان پاسخ موثرتری به این چالش ها داد. این روش از طریق مدل های ارگانوئیدی/توموروئیدی که منشاء گرفته از بافت بیمار است، پاسخدهی دارویی را مورد سنجش قرار می دهد. در نتیجه بهترین دارو با ترکیب و دوز مناسب، برای هر بیمار در زمان مناسب بطور دقیق تجویز می شود (پزشکی فرد محور).
روش های درمانی بالینی:
روش های رایج جهت درمان بیماران مبتلا به سرطان معده در جهان شامل جراحی، شیمی درمانی، پرتو درمانی، ایمونوتراپی و غیره می باشد، که در کشور ما عموما از دارو های شیمی درمانی جهت درمان بیماران مبتلا به سرطان معده استفاده می شود. شیمی درمانی با این دارو ها، عوارض جانبی بسیار زیادی برای بیماران در پی دارد و همچنین در بیش از 90 درصد مواقع شاهد ایجاد مقاومت دارویی در این بیماران هستیم. این موارد علاوه بر متحمل کردن هزینه های بسیار زیاد، چالش های بسیاری نیز برای جامعه سلامت و بیماران ایجاد کرده است.
در این حوزه، شیمی درمانی با دارو های Cisplatin، 5-Fluorouracil، Oxaplatin یا Irinotecan و غیره از رایج ترین روش های درمانی، برای سرطان معده پیشرفته بنظر می رسد. بعد از عمل جراحی استاندارد، مراقبت در بیشتر اروپا با رژیم های پذیرفته شده، برای سرطان معده موضعی صورت می گیرد. با این حال، میزان پاسخ دهی به شیمیدرمانی از 20% تا 40% می باشد. این گزارش متغیر، نشاندهنده پاسخهای بالینی متفاوتی است که می تواند ناشی از ناهمگونی بیولوژیکی تومور و همچنین استفاده از پروتکل های درمانی استاندارد واحد برای همه بیماران باشد.
پاسخ دهی دارویی
یکی از چالشهای عمده در درمان بیماری ها خصوصا سرطان، پاسخهای متفاوت بیماران به داروهای استاندارد موجود است. این پاسخهای متفاوت ممکن است تا حدی به دلیل طیف متنوعی از تغییرات ژنومیک، اپی ژنومیک، پروتئومیک و متابولیک در بین افرادی باشد که دقیقا از همان نوع بیماری رنج میبرند. پزشکی فرد محور یک رویکرد نوظهور در درمان بیماری ها خصوصا سرطان است که تغییرات مولکولی خاص، عوامل محیطی و همچنین سبک زندگی بیماران را جهت درمان بهینه در نظر می گیرد. این رویکرد به پزشکان و محققان اجازه میدهد که بر اساس ویژگیهای منحصر به فرد هر بیمار، بهترین روش درمانی را انتخاب کنند.
یک دسته از ابزارهای بسیار مهم در پزشکی فرد محور، نتایج آزمایشگاهی پاسخ دهی دارویی بر روی بافت بیمار است. این روش آزمایشگاهی و پیشبینیکننده می تواند برای هر بیمار جهت تعیین موثر ترین روش درمانی از بین روش های موجود استفاده شود. حتی در این بین، می توان طی انجام آزمایشات متنوع با ترکیبات و دوز های دارویی مختلف، به درمان های موثر تری دست یافت و روش های نوینی را جهت درمان بیماری ها طراحی کرد.
سیستم های کشت سلولی، یکی از سیستم های پرکاربرد در این زمینه می باشند، که در آزمایشات متنوع اثربخشی دارویی و توسعه فناوری تولید دارو ها نقش مهمی را ایفا می کنند. رده های سلولی نوترکیب، سلول های اولیه و ثانویه، مدل های جانوری و مدل سازی های سه بعدی از بافت منشاء گرفته بیمار به طور گسترده جهت توسعه فناوری دارو و تست های غربالگری دارویی استفاده می شوند
این سنجشها، پتانسیل این را دارند که مؤثرترین روش درمان را برای بیماران، خصوصا بیماران سرطانی شناسایی کنند و در نتیجه بصورت شخصی سازی شده، نتایج بدست آمده از تست های غربالگری دارویی تحت عنوان روش درمانی موثر برای آن بیمار، در اختیار پزشک معالج قرار خواهد گرفت. این روش ها نوید بخش اجرایی شدن اقداماتی بزرگ در زمینه پزشکی فرد محور خواهند بود.
شخصی سازی درمان سرطان:
شخصی سازی درمان بیماران مبتلا به سرطان، یک استراتژی موفق درمانی است که برای پیش بینی این موضوع که کدام بیمار به کدام روش درمانی واکنش مناسب تری نشان می دهد، انجام می گیرد. همچنین می تواند منجر به پیشگیری و درمان های موثرتری شود. این مفهوم درمانی، مبتنی بر این واقعیت است که سرطان در هر شخص یک بیماری منحصر به فرد است. قابل ذکر است که هر انسانی مثل اثر انگشت خود منحصر به فرد می باشد، درمان هر بیماری نیز می بایست بر اساس ویژگی های ژنتیکی و بیولوژیکی خود بیمار تجویز شود. جهت افزایش میزان موفقیت در پاسخدهی به دارو های شیمی درمانی (20-40 درصد)، الزاما می بایست قبل از شروع جلسات شیمی درمانی، پروتکل درمانی شخصی سازی شود.
با کمک تکنولوژی های نوینی از جمله مدل سازی سه بعدی از سلول های بنیادی بیمار سرطانی، می توان پاسخ موثرتری به این چالش ها داد. این روش از طریق مدل های ارگانوئیدی/توموروئیدی که منشاء گرفته از بافت بیمار است، پاسخدهی دارویی را مورد سنجش قرار می دهد. در نتیجه بهترین دارو با ترکیب و دوز مناسب، برای هر بیمار در زمان مناسب بطور دقیق تجویز می شود (پزشکی فرد محور).

ثبت درخواست جهت دریافت این خدمات
مدل سازی سه بعدی توموروئیدی از بافت منشا گرفته از بیمار مبتلا به سرطان معده در آزمایشگاه آناهیتا
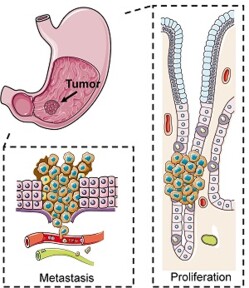
سلول های سرطانی معده در حال تکثیر(عکس سمت راست)
سلول سرطانی در حال متاستاز (عکس سمت چپ)
سلول سرطانی در حال متاستاز (عکس سمت چپ)


